1. Introducción
La sanidad es uno de los sectores más importantes y complejos de una sociedad. Sin unos niveles de salubridad adecuados, resulta imposible desarrollar cualquier tipo de actividad. Ni la educación, ni la justicia, ni por supuesto la economía, tendrían sentido sin una sociedad con un estado de salud adecuado.
¿A cuánto asciende el valor de una vida? Incalculable. Sin embargo, sí podemos calcular, en una buena porción de casos, el coste monetario esperado que tendría para un sistema, en las condiciones actuales, intentar salvar una. Conocido el coste de un tratamiento, se puede estimar (y, de hecho, así se valoran muchas decisiones sanitarias) el coste esperado en relación al número de pacientes en los que surte efecto. Este criterio, que se aplica de forma recurrente, no distingue entre sistemas sanitarios públicos y privados.
Los modelos utilizados calculan el coste del tratamiento, su impacto sobre nuestra salud, la probabilidad de que cure, o de aumentar la esperanza de vida. De modo que, generalmente, se suelen tomar las decisiones más rentables. Simplificando mucho, si contamos con 10.000 euros y existen dos tratamientos, elegiremos aquel que, ceteris paribus, salve a un mayor número de personas: lo más rentable en cuanto a obtención de votos para el sector público, y en términos monetarios para el privado.
Los sistemas, pertenezcan al primer tipo o al segundo, disponen de un presupuesto, por desgracia, muy limitado. Por tanto, el coste de oportunidad se trata de una constante que los expertos en gestión sanitaria conocen perfectamente [1]. De manera que hay que realizar una aproximación sistemática para identificar, cuantificar y valorar los costes de cada una de las decisiones tomadas. Solo así podremos, no solo salvar a un mayor número de personas, sino mejorar la calidad de vida de nuestra sociedad, reduciendo las listas de espera, facilitando el acceso a la sanidad, abaratando el precio de cualquier tipo de intervención, o desarrollando técnicas que den lugar a un resultado final mucho más satisfactorio en todos los sentidos.
Lo más importante son las vidas de cada uno de los ciudadanos, no la naturaleza del titular del sistema. El debate, por mucho que los políticos quieran desviarlo, no radica en si debemos ir hacia uno público o privado, sino abordar la clase de medidas que van a perfeccionarlo. En España, hay unos profesionales a la altura, a los que utilizan constantemente todos los bandos políticos, que se cuelgan la medalla por el trabajo que realizaron, realizan y realizarán.
En cualquier caso, la forma óptima de afrontar el tema pasa por la vía de los datos, para constatar cómo ha evolucionado nuestro sistema, sus puntos flacos, y cómo podrían potenciarse a la luz de lo que han hecho otros países. Además, no se deben circunscribir los niveles de salud de una sociedad exclusivamente a la calidad del sistema sanitario. Ya que, si hay algo en lo que los expertos inciden constantemente, es en la vital importancia de dotar de mayores recursos a la medicina preventiva. Porque prevenir siempre resulta mejor y más barato que curar.
Dicho lo cual, deberíamos replantearnos la asignación de recursos del sistema para destinar los máximos posibles a aquellos pacientes que presentan una situación que difícilmente pudieron evitar. Especialmente en un país en el que el 36% de los ciudadanos no realiza actividad física, un 17,4% de la población adulta padece obesidad, y un 22,1% fuma a diario, hábitos a los que pueden achacarse muchos problemas de salud latentes en la sociedad española [2].
2. La pandemia ha puesto a prueba los sistemas sanitarios
La pandemia de covid-19 ha puesto contra las cuerdas al mundo entero. En este sentido, merece la pena destacar que no hay sistema sanitario, independientemente de su titularidad, preparado para soportar un desafío de este calibre.
No existen recursos suficientes en ningún país para contrarrestar un virus cuya naturaleza exponencial lo habilita para conducir al colapso. Más si cabe teniendo en cuenta que la sanidad se trata de un sector más. Esencial sí, pero uno de tantos dentro del engranaje. La justicia, la educación, la seguridad, las empresas, han de seguir funcionando para que el sistema no cortocircuite. Y para ello se precisan recursos humanos, materiales y monetarios.
Dada la magnitud del problema, resulta imprescindible formularse preguntas y buscar soluciones. ¿Tiene sentido dotar de más recursos al sistema sanitario? Y de ser así, ¿de qué tipo necesita? Parece una cuestión obvia, pero nada más lejos de la realidad. La covid-19 origina diversos efectos en la salud, entre los que destacan los de índole respiratoria. De ahí que los sanitarios reclamasen, y lo sigan haciendo, más respiradores. Pero resulta imposible saber si, en caso de darse nuevas pandemias en el futuro, se requerirá, concretamente, esa clase de equipo. Un virus nuevo podría afectar a otros órganos, y la enfermedad exigir tratamientos en los que los respiradores no cumplan un papel determinante. Por tanto, la tarea de construir un sistema sanitario robusto no es menor. Y, aunque la pandemia actual brinde enseñanzas muy valiosas para el futuro, no podemos basar su solidez en lo aprendido con este coronavirus.
Necesitamos avanzar y, siempre que resulte factible, adelantarnos a las posibilidades que depara el futuro. Esto no pasa por adivinar lo que sucederá, un intento a todas luces irrealizable, sino por preparar al sistema para que reaccione ante situaciones imprevisibles, de modo que se muestre flexible, capaz de adaptarse a los cambios a la mayor velocidad posible, y asentado sobre pilares fundamentales como la formación y actualización constante del personal.
3. ¿Qué variables sanitarias podrían explicar el número de fallecidos por covid-19?
En este trabajo, Civismo trata de analizar qué variables sanitarias podrían ser determinantes (y cuáles no) en la incidencia de fallecimientos que la covid-19 ha provocado en la población de diferentes países a nivel mundial.
Lo anterior no está exento de problemas. En primer lugar, porque, aunque los indicadores sobre los sistemas sanitarios aportan información relevante, no los reflejan en toda su realidad. En segundo, porque un modelo matemático, si bien puede ayudar, no deja de constituir una simplificación que pretende aproximar y hacer entendible la complejidad. Y, en tercero, porque los datos cambian constantemente y lo seguirán haciendo, al menos durante un año más.
Con todo, sí podemos formular hipótesis sobre aquellos indicadores sanitarios susceptibles de explicar en parte el número, por país, de fallecidos per cápita hasta la fecha. Se resumirían así:
- Hospitales por cada millón de habitantes.
- Camas de hospital por cada millón de habitantes.
- Enfermeros por cada 1.000 habitantes.
- Médicos por cada 1.000 habitantes.
- Gasto sanitario anual per cápita en dólares, en paridad de poder adquisitivo (PPA).
El primer y segundo indicador hacen referencia a los recursos materiales; el tercero y el cuarto, a los humanos; y el quinto y último, a los monetarios. Este marco, en esencia, estaría incompleto, ya que los factores que han podido influir en la pandemia van mucho más allá de los que se circunscriben al sistema sanitario. No obstante, la idea consiste en construir un modelo, con base en indicadores sobre los recursos con los que contaba cada sistema, y comprobar hasta qué punto estos han resultado decisivos a la hora de combatir el virus.
4. El modelo
El modelo que expondremos a continuación trata de explicar la cantidad de fallecimientos per cápita en función de diversos indicadores sanitarios escogidos para tal propósito.
4.1. Metodología
Los datos empleados se han extraído de los indicadores sanitarios mencionados. Estos indicadores se regresan sobre la variable explicada o dependiente, que es la tasa de fallecidos por millón de habitantes de un total de 31 países de la OCDE. Algunos países se han excluido por falta de datos o por una desactualización de varios años. Con todo, la muestra recoge a naciones de todos los continentes, con diferentes estructuras poblacionales, distintos sistemas económicos y organizaciones políticas diversas.
Con el objetivo de que los datos del estudio fueran lo más homogéneos posible, todos proceden de la base de datos de la OCDE. A excepción, eso sí, de algunos que no figuraban allí y que hemos imputado con referencias complementarias, reflejadas en la tabla 1 del Anexo.
El método escogido es el de mínimos cuadrados ordinarios (MCO), realizado con el software estadístico R Studio. Se han efectuado varias pruebas con otros indicadores, pero, dado que no eran significativos econométricamente hablando, se han descartado, lo mismos que aquellos datos que dificultaban sacar conclusiones más precisas. Ejemplo ilustrativo de ello lo encontramos en dos indicadores sobre hábitos de vida: el consumo de tabaco y el sobrepeso. El primero de ellos, según concluyen las investigaciones más recientes, no parece tratarse del factor de riesgo más importante para la infección por SARS-CoV-2 [3] ni en su mala evolución, si bien es cierto que este grupo puede mostrarse más vulnerable que el de los no fumadores. Respecto al segundo de los factores, se excluyó porque la base de datos utilizada en el estudio “OCDE Health Database” incluía sobrepeso y obesidad en la misma serie. Sin embargo, de estos dos, únicamente la segunda parece resultar determinante en esta enfermedad.
Además, se ha realizado una estimación por etapas con selección hacia atrás, tratando de maximizar el criterio de información bayesiano. Esto es, minimizando la suma cuadrada de los residuos. O, expresado de otro modo, tratando de maximizar el ajuste del modelo.
Dicho lo cual, este no está exento de limitaciones que tienen que ver, principalmente, con la complejidad de cuantificar los condicionantes de la tasa de fallecidos en una pandemia de estas características.
4.2. Ecuación del modelo
La ecuación propuesta para el modelo es la siguiente:
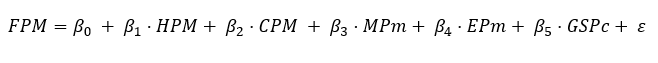
Donde:
FPM es fallecidos por millón de habitantes.
HPM es hospitales por millón de habitantes.
CPm es camas por 1.000 habitantes.
MPm es médicos por 1.000 habitantes.
EPm es enfermeros por 1.000 habitantes.
GSPc es gasto sanitario per cápita en PPA.
4.3. Resultados
A continuación se recogen los principales resultados de la estimación del modelo. Al margen del término constante, la variable más significativa es el número de camas por cada 1.000 habitantes (99%); le sigue el gasto sanitario total per cápita (95%), el cual presenta un coeficiente sorprendente que comentaremos más adelante; luego, el número de enfermeros por cada 1.000 habitantes (90%); y, por último, el número de médicos por 1.000 habitantes, que, con un valor de 0,12, consigue mejorar el ajuste total del modelo pero no resulta tan relevante.
Además, el R Cuadrado Ajustado nos informa, grosso modo, del porcentaje de la variabilidad en la tasa de fallecidos que logra ser explicado por el modelo. En este sentido, las variables escogidas, según los datos extraídos, no alcanzan a justificar siquiera el 30% de la variabilidad total. Esto nos señala que, en el mejor de los casos y expresado de una forma muy sencilla, las variables propuestas para el modelo solo son capaces de explicar el 30% de lo que ocurre con la tasa de defunciones por millón de habitantes. Visto desde otro punto de vista, el 70% restante responde a variables que no contempla el modelo.
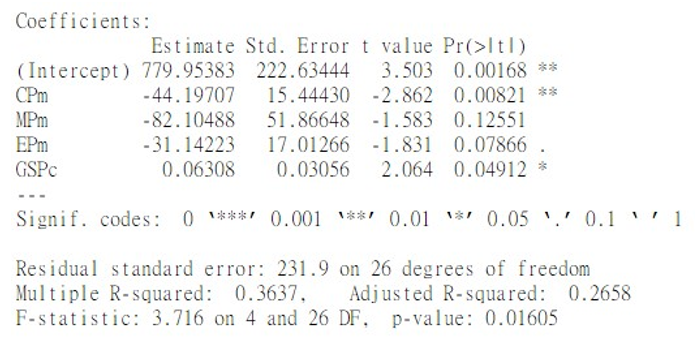
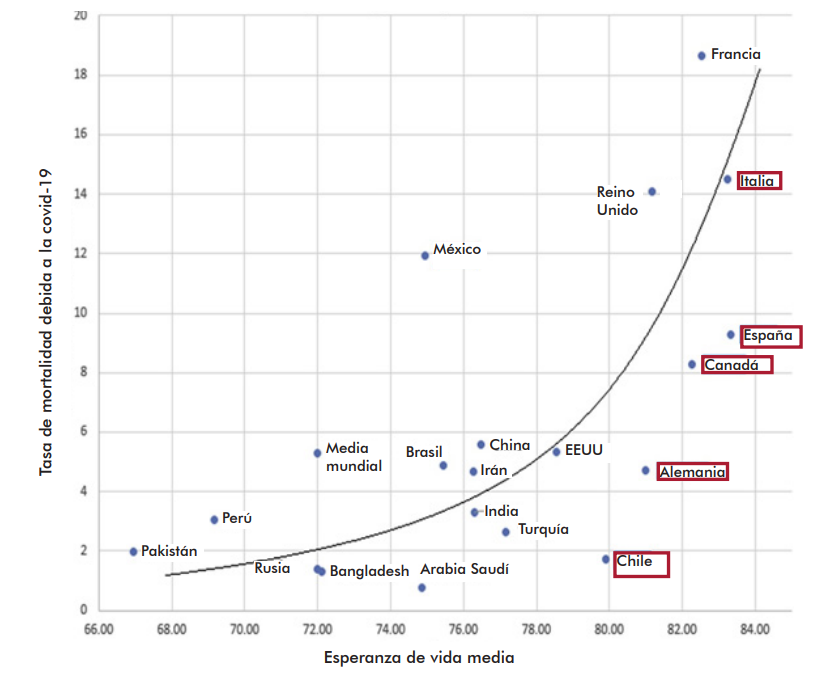
Entre ellas, se encuentran algunas como las medidas de confinamiento que desgranaremos en el siguiente capítulo. Llama mucho la atención que el coeficiente del gasto sanitario per cápita en PPA (GSPc) sea positivo. Esto significa que, a mayor gasto sanitario per cápita, mayor es la mortalidad. Concretamente, si aumentamos el gasto per cápita en un dólar, suponiendo que el resto de variables se mantengan constantes, la tasa de fallecidos por millón se incrementará en 0,06. El único sentido que revestiría lo anterior consiste en que aquellos países más afectados podrían ser también aquellos que más invierten en sanidad por persona. Lo cual no quiere decir que una variable cause la otra. En esta línea, Shams, Haleem, y Javaid (2020) concluyen, en su comparación de los 18 países con mayor tasa de muertes por millón, que esta crece, y especialmente, en aquellos con acceso universal a la atención médica [4]. Argumentan que aquellos países que más gastan en sanidad per cápita también son aquellos con una mayor esperanza de vida y, por tanto, una mayor cantidad de población de riesgo.
Gráfica 1. Esperanza de vida media frente a tasa de mortalidad
Al contrario, aunque estadísticamente resulta menos significativo según el modelo, el número de médicos (MPm) y de enfermeros (EPm) por cada 1.000 habitantes sí que presenta una estimación más coherente. En ambos casos, los coeficientes son negativos, lo que apunta a que un aumento del personal sanitario (recursos humanos) sí podría reducir la tasa de decesos a causa de la covid-19 por millón de habitantes. Más concretamente, según las estimaciones del modelo, incrementar el número de médicos por millón de habitantes en una unidad supondría una disminución de 82 fallecidos por millón de habitantes. Para España, donde la cifra de facultativos por cada 1.000 habitantes es de 3,88, implicaría un aumento superior al 25% en personal médico. Asimismo, para el caso de los enfermeros, acrecentar su número en una unidad por cada 1.000 habitantes entrañaría una reducción de 31 muertes por millón de habitantes. De nuevo para el caso de España, donde la tasa de enfermeros por cada 1.000 habitantes asciende a aproximadamente 5,74, equivaldría a un crecimiento superior al 17%.
Por último, de entre los estudiados, el valor más determinante según el modelo propuesto es el número de camas por cada 1.000 habitantes. Incrementarlas en una unidad conllevaría menguar en 44 la tasa de fallecidos por millón de habitantes.
4.4. Conclusiones
Al margen de la interpretación de los resultados anteriormente expuesta, y considerando el escaso ajuste del modelo, no tiene demasiado sentido valorar los resultados de una pandemia con base en indicadores tan generales. Especialmente, porque, en el mejor de los casos, lo máximo que estos podrían explicar es aproximadamente el 30% de toda la variabilidad de la tasa de fallecidos por millón.
En esta línea, conviene destacar nuevamente que la intención de este estudio es meramente orientativa: arrojar luz para conocer qué factores podrían haber afectado en mayor o menor medida en la incidencia de la pandemia en determinados países.
Dicho esto, debemos mostrarnos cautos, sobre todo al hablar de que el problema podría haberse evitado si no hubieran existido recortes en sanidad o si invirtiéramos mucho más en ella, máxime teniendo en cuenta el coeficiente que arroja el modelo sobre el gasto sanitario per cápita en dólares PPA.
De cara a futuras investigaciones, convendría desagregar algunas de estas variables, ya que no solo importa la cantidad del personal sanitario, sino también sus conocimientos y formación continua, ni tampoco el número de recursos que dedicamos, sino a qué se destinan. No es lo mismo gastar más en respiradores que en retribución laboral. Con esto, no estamos entrando a dilucidar si el personal sanitario merece más o menos remuneración, sino que, aunque cada uno de los que han impedido que el desastre fuera mucho mayor cobrara diez veces más, esto no se habría traducido en salvar diez veces más vidas.
Lo anterior, por lo tanto, lleva a pensar en términos de coste-efectividad. Es decir, debemos plantearnos en qué se gasta y qué resultados esperamos obtener con ello.
5. La gestión gubernamental de la pandemia
Tras presentar un modelo con un ajuste tan pobre, con base en algunos de los principales indicadores de recursos sanitarios, cabe preguntarse, ¿suponiendo que el modelo es correcto y que, en el mejor de los casos, explica un 30% de lo que varía la tasa de fallecidos por millón, de qué ha dependido el otro 70%?
El estudio más completo y preciso —aunque, como afirman los autores, aún preliminar— hasta la fecha sobre los determinantes que podrían haber propiciado una mayor incidencia del número de fallecidos se realizó y publicó en la Universidad de Oxford [5]. Recopila datos sobre 40 países europeos en relación a su demografía, factores de vulnerabilidad y gestión gubernamental. Estas variables se contrastaron con la tasa de muertes por millón de cada país, mediante un análisis de regresión escalonada hacia adelante (FSLRA).
Los resultados sugieren que la única variable que contribuyó significativamente al modelo final, y a la que puede atribuirse un 44% de la variabilidad observada, fue la prohibición de celebrar eventos públicos. No obstante, lo anterior, como señala el estudio, no indica que el resto de variables no resulten significativas, sino simplemente que la mencionada se trata de la más importante por su ventaja sobre las demás.
En concreto, estas investigaciones sugieren que, tras la primera defunción en el país, por cada día que no se tomaron medidas de prohibición de los eventos públicos, la tasa de fallecidos por millón, a fecha de 1 de junio, aumentó en 0,79. Y esto sin contemplar evoluciones de naturaleza exponencial que, entendemos, se estudiarán en el momento en que se disponga de datos más fiables y consolidados. Adicionalmente, el número de hombres mayores de 65 años, la prohibición de los vuelos internacionales o la conectividad aérea también resultaron claves. No así la cantidad de viajeros o turistas chinos, la población urbana y su densidad, o la ratio de pobreza del país.
6. Más gasto público no es la solución; aumentar la eficiencia, sí
En un entorno como el actual, en el que los recursos de la Administración Pública se han visto drásticamente mermados a causa de la actividad económica, no parece una idea inteligente implementar políticas de gasto de manera consistente. Es cierto que la pandemia ha evidenciado que los recursos de determinadas áreas del Estado deben reforzarse si queremos disminuir las probabilidades de fracaso ante eventuales sucesos con un potencial considerablemente destructivo. Sin embargo, con una deuda que ya alcanza el 110% [6] y que aumentará de forma previsible durante los próximos meses, el Gobierno debería evitar, en la medida de lo posible, incrementarla más.
Debido a que la deuda se trata de un impuesto diferido y a que los tipos de financiación tan reducidos no se mantendrán ad infinitum, un aumento de esta como solución a todos los problemas implicará un coste de oportunidad futuro. Hacerlo puede terminar provocando que, en el futuro, los recursos públicos que con tanta insistencia pretenden mantener se vean abocados a un recorte obligado. Por ello, las medidas propuestas por los expertos para mejorar la eficiencia del Sistema Nacional de Salud (SNS) resultan beneficiosas y necesarias en el contexto actual, pero no pierden eficacia si se implementaran en cualquier momento del futuro próximo. Por ejemplo:
- Implementar la prescripción enfermera (PE).
- Digitalización del sistema sanitario.
- Impulsar la combinación eficiente de la gestión público-privada.
- Diseñar y ejecutar sistemas de evaluación de políticas sanitarias.
6.1. Implementar la prescripción enfermera (PE)
Con la PE nos referimos a dotar a estos sanitarios de la capacidad de, guiados por el criterio profesional, seleccionar diferentes materiales, productos —dispositivos y medicación—, encaminados a satisfacer las necesidades de salud del usuario y la población, apoyados por el juicio clínico enfermero y administrados en forma de cuidados [7].
¿Cómo puede la PE mejorar la eficiencia? Eliminando duplicidades, menguando el tiempo de los pacientes en las listas de espera y, consecuentemente, perfeccionando la calidad de la atención sanitaria.
En esta línea, a pesar de la negativa por parte de la Organización Médica Colegial (OMC) [8], que alega que la PE agravaría problemas como el consumo excesivo de medicamentos, o que la prescripción estaría viciada desde el punto de vista profesional y legal, los resultados recogidos argumentan lo contrario.
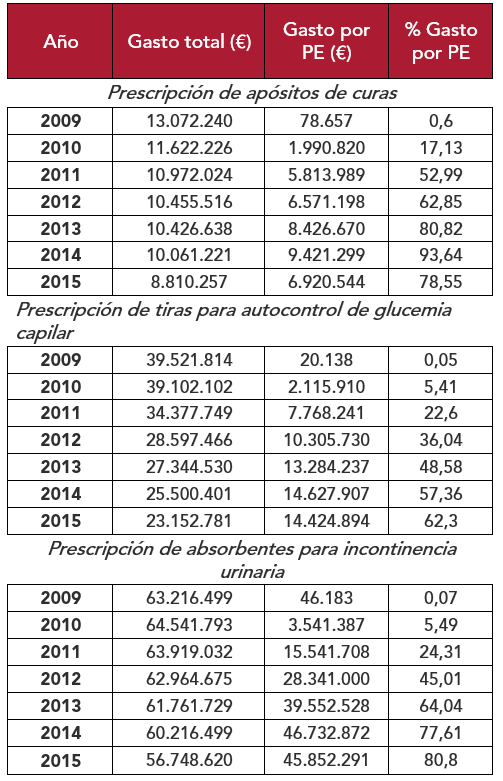
Los autores de una investigación realizada en Andalucía sobre la eficiencia de la PE [9] concluyen que esta no solo no promovió el consumo de medicamentos, sino que lo disminuyó. En concreto, únicamente teniendo en cuenta la prescripción de apósitos de curas, la de tiras para autocontrol de glucemia capilar, y la de absorbentes de incontinencia urinaria, la PE supuso un ahorro superior a los 27 millones de euros.
Tabla 1. Cálculo de la eficiencia de la PE
6.2. Digitalización del sistema sanitario
Aunque la Administración Pública española se sitúa como la segunda más digitalizada en el ranking de Digitalización de la Economía y de la Sociedad (DESI, por sus siglas en inglés), aún hay muchas áreas por mejorar [10]. Este índice se basa, en general, en formularios enviados por internet, referentes a diferentes áreas de la Administración, pero no dispone de una referencia específica a nivel sanitario que permita comparar diferentes países en el segmento.
Con todo, el camino de la digitalización y la adopción de nuevas tecnologías de intervención y diagnóstico no harían más que beneficiar a todas las partes interesadas en el cuidado de la salud. Tanto pacientes como profesionales obtendrían ventajas de un proceso de validación más estandarizado, objetivo, riguroso y transparente [11].
Además, la digitalización en su acepción más extensa ofrecería la posibilidad de valorar las políticas en materia sanitaria de una manera más precisa e imparcial. Y, además, potenciaría el abastecimiento de materia sanitario, con lo que se acrecentaría la eficiencia en cuanto a cantidad, calidad y flexibilidad.
6.3. Implantar la combinación eficiente de la gestión público-privada
Las estimaciones de la Organización Mundial de la Salud (OMS) indican que entre un 20% y un 40% del gasto sanitario total se pierde por ineficiencias de los sistemas [12] y señala diez áreas en las que las políticas adecuadas generarían un gran impacto. Claro que, en sus estimaciones, incluyen a países con sistemas sanitarios muy precarios.
No obstante, en línea con algunas de las recomendaciones de la OMS, los estudios realizados hasta la fecha para entresacar las diferencias entre la gestión pública y la privada parecen inclinarse a favor de esta última [13]. Si bien es cierto que investigaciones más recientes, que han profundizado más en la distinción de hospitales por tipo de propiedad y de gestión, concluyen que, a la hora de analizar la eficiencia, resulta mucho más relevante la personalidad jurídica propia de un hospital que su titularidad pública o privada [14].
Y aunque se tratan de resultados preliminares, muy complejos de recabar por la heterogeneidad entre la gestión sanitaria de las diferentes comunidades autónomas, aspecto que reconocen los propios autores, es probable que el hecho determinante no estribe tanto en la privatización de un hospital como en el hecho de que, al convertirse en un ente privado o público-privado, adquiera personalidad jurídica propia. Esto, consiguientemente, mejora los resultados, ya que permite que el hospital actúe de forma más flexible en términos de contratación laboral, de adquisición de materiales y productos sanitarios, y de gestión. De estos, el primer factor cobra especial relevancia, puesto que la falta de políticas de incentivos redunda en una menor productividad y una merma del rendimiento. De manera que las relaciones laborales en los hospitales tradicionales sin personalidad jurídica propia podrían constituir un obstáculo a la hora de seguir ganando en eficiencia. En este sentido, convendría valorar nuevas formas de contratación.
Adicionalmente, según señala la investigación citada anteriormente, “la condición de adoptar modelos de concesión sanitaria (modelo Alzira) o empresas públicas sanitarias con concesión de obra pública (PFI por sus siglas en inglés) asociada o sin ella, así como la configuración de los hospitales como centros privados (especialmente los no lucrativos) y consorcios, parecen explicar un porcentaje nada despreciable de la eficiencia técnica”.
6.4. Diseñar y ejecutar sistemas de evaluación de políticas sanitarias
Por último, el SNS necesita diseñar y ejecutar sistemas de evaluación de políticas sanitarias de manera estandarizada, transparente y de la mano de profesionales que establezcan con rigurosidad los criterios a seguir. Aunque España dispone de este tipo de sistemas, la crisis de 2010 no hizo sino ahondar en la necesidad de que existiera mayor información y disciplina al respecto. En esta línea y según una publicación de FUNCAS [15] sobre la evaluación económica de intervenciones sanitarias en España, no existe constancia de que se usen estos procedimientos respecto a la financiación y fijación de precios de los medicamentos, debido a la opacidad con la que se resuelven.
De hecho, según este mismo documento, la Comisión Nacional de los Mercados y la Competencia denunció la falta de transparencia de los procesos seguidos en esta materia. Por tanto, no solo debe existir un diseño y una ejecución de los sistemas de evaluación, sino que, además, estos han de ser accesibles, transparentes y no unilaterales por parte de los gobernantes, y tener en cuenta las investigaciones científicas.
7. Conclusión
En conclusión, y tras la investigación realizada, no podemos afirmar que, ante una situación de pandemia, el sistema sanitario constituya lo más determinante. Este parece explicar tan solo un 30% de la variabilidad total de la tasa de fallecidos por millón de habitantes. Por lo que, si bien es muy importante contar con un sistema sanitario preparado para este tipo de sucesos, las decisiones más relevantes en esta crisis debían tomarlas los responsables políticos. Concretamente, la medida que parece más eficaz pasa por prohibir eventos públicos tras el primer fallecimiento en el país y/o en el continente. En cuanto a las
propuestas de mejora, resulta aconsejable que se tomen medidas atemporales e incluso independientes del contexto, pero que cobran especial relieve por la difícil situación económica vigente y la que nos depara el futuro próximo. Esto es, no aumentar el gasto por decreto sin antes analizar qué podemos hacer con los recursos actuales. Así, dotar de capacidades de prescripción al personal enfermero, digitalizar aún más el sector, flexibilizar las relaciones laborales de los sanitarios, y establecer objetivos claros para medir el impacto de las medidas parecen perfilarse como soluciones realistas y compatibles con el actual entorno.
[1] Brosa, M.; Gisbert, R.; Rodríguez, J.M; y Soto, J. (2005). Principios, métodos y aplicaciones del análisis del impacto presupuestario en el sector sanitario. Pharmacoeconomics Spanish Research Articles, 2(2), pp. 64-78.
[2] Ministerio de Sanidad, Consumo y Bienestar Social. (2019). Informe Anual del Sistema Nacional de Salud 2018.
[3] Ministerio de Sanidad. (2020). Información Científica-Técnica. Enfermedad por coronavirus, COVID-19.
[4] Shams, S.; Haleem, A.; y Javaid, M. (2020). Analyzing COVID-19 pandemic for unequal distribution of tests, identified cases, deaths, and fatality rates in the top 18 countries. Diabetes & Metabolic Syndrome: Clinical Research & Reviews, 14(5), pp. 953-961.
[5] Fountoulakis, K.; Fountoulakis, N.; Koupidis, S.; y Prezerakos, P. (2020). Factors determining different death rates because of the COVID-19 outbreak among countries. Journal Of Public Health.
[6] Banco de España (2020). Banco de datos. Disponible en http://www.bde.es
[7] Fernández Modelo, S.; Lumillo Gutiérrez, I.; Baiget Ortega A.; Cubells Asensio, I.; Fabrellas Padrés, N.; y Brugués Brugués, A. (2018). Prescripción enfermera: análisis de concepto, 51(4), pp. 245-251. Disponible en https://doi.org/10.1016/j.aprim.2018.06.006
[8] Aguirre Muñoz, J. (2016). Alegaciones de la OMC a la Orden Ministerial que desarrolla la Prescripción de la Enfermería. Biblioteca Lascasas. 2008 23/08/2016; 4(1). Disponible en http://www.index-f.com/lascasas/documentos/lc0303.php
[9] Ruiz Sánchez, J.; Ruiz Calzado, R.; y Romero Sánchez, M. (2019). Eficiencia en la prescripción enfermera en Andalucía. Un paso atrás en el sistema sanitario tras anulación por Real Decreto. Atención Primaria, 50(5), pp. 299-305. Disponible en https://doi.org/10.1016/j.aprim.2017.05.004
[10] Instituto de Estudios Económicos (IEE). (2020). Eficiencia del gasto público, medición y propuestas de mejora.
[11] Mathews, S.; McShea, M.; Hanley, C.; Ravitz, A.; Labrique, A.; y Cohen, A. (2019). Digital health: a path to validation. Npj Digital Medicine, 2(1). Disponible en https://doi.org/10.1038/s41746-019-0111-3
[12] Organización Mundial de la Salud. (2010). Informe sobre la salud en el mundo: la financiación de los sistemas de salud, el camino hacia la cobertura universal. Ginebra. p.144 (Consultado el 13/10/2020). Disponible en https://apps.who.int/iris/bitstream/handle/10665/44373/9789243564029_spa.pdf
[13] Fernández, A. (2015). Técnicas estadísticas para la medición de la eficiencia y la productividad total de los factores. Aplicación al sistema hospitalario español. Tesis Doctoral. Universidad de Sevilla.
[14] Pérez-Romero, C.; Ortega-Díaz, M.; Ocaña-Riola, R.; y Martín-Martín, J. (2019). Análisis multinivel de la eficiencia técnica de los hospitales del Sistema Nacional de Salud español por tipo de propiedad y gestión. Gaceta Sanitaria, 33(4), pp. 325-332. Disponible en https://doi.org/10.1016/j.gaceta.2018.02.005
[15] Oliva, J. (2019). La evaluación económica de intervenciones sanitarias en España. Evolución y situación actual. Papeles de economía española, (160), pp. 177-184.
Anexo
Definiciones de las variables
Hospitales por cada millón de habitantes.
Los hospitales, según la base de datos de la OCDE, son aquellos establecimientos con licencia dedicados principalmente a proveer de servicios médicos, de diagnóstico y tratamiento. Estos incluyen servicios médicos, de enfermería y otros servicios de salud a pacientes hospitalizados. Muchos de ellos, todo sea dicho de paso, se pueden brindar exclusivamente a través de instalaciones adecuadamente equipadas y de la mano de profesionales.
No obstante, aunque su actividad principal consista en la provisión de atención médica para pacientes hospitalizados, también pueden proporcionar servicios de cuidado diurno, ambulatorio y de atención médica a domicilio como actividad secundaria.
Camas de hospitales por cada 1.000 habitantes.
Las camas de hospital totales (HP.1) son todas las camas de hospital que se mantienen regularmente y cuentan con personal disponible con inmediatez para la atención de pacientes ingresados. Se incluyen cuatro tipos: i) camas de cuidados curativos (agudos); ii) camas de cuidados de rehabilitación; iii) camas de cuidados a largo plazo; y iv) otras camas de hospital.
Número de enfermeros por 1.000 habitantes.
Los enfermeros en ejercicio son aquel personal sanitario que ofrece servicios directamente a los pacientes. Por tanto, se incluyen los profesionales, asociados y extranjeros, con licencia. Por su parte, se excluye de la estadística a estudiantes en prácticas no graduados, auxiliares de enfermería, personal sin titulación específica en la materia, matronas, y enfermeras que dedican la mayor parte del tiempo a tareas de administración, gestión o investigación.
Número de médicos por 1.000 habitantes.
Los médicos en ejercicio son aquel personal sanitario que ofrece servicios a pacientes de manera individualizada. Según la definición de la OCDE, se incluyen los profesionales graduados, médicos residentes, médicos asalariados y autónomos, así como extranjeros con licencia de diferentes especialidades. Se excluye de la estadística a estudiantes que no tienen certificación de graduados, dentistas, estomatólogos, cirujanos dentales y maxilofaciales, a los doctores que dedican la mayor parte del tiempo a tareas de administración, de gestión o investigación, médicos nacionales trabajando en el extranjero, y aquellos retirados o desempleados.
Gasto sanitario per cápita en dólares PPA.
Es el gasto sanitario total ajustado por población y por poder adquisitivo en dólares.
Tabla 2. Variables para el cálculo del modelo
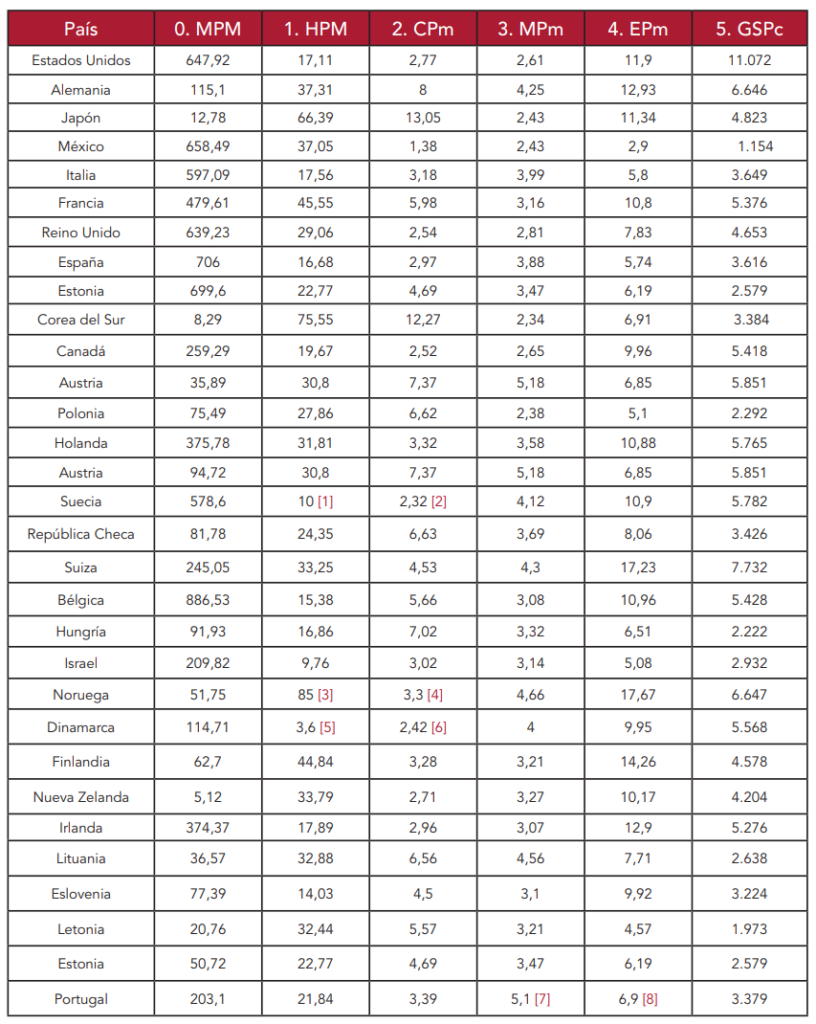
Fuentes de la Tabla 2
Indicador 0 (MPM). Disponible en https://www.statista.com/statistics/1104709/coronavirus-deaths-worldwide-per-million-inhabitants/
Indicadores 1, 2, 3, 4 y 5 (MPM, CPm, MPm, EPm y GSCPc). OECD Health Database
[1] Disponible en https://2016.export.gov/industry/health/healthcareresourceguide/eg_main_116247.asp
[2] Disponible en https://2016.export.gov/industry/health/healthcareresourceguide/eg_main_116247.asp
[3] Disponible en https://2016.export.gov/industry/health/healthcareresourceguide/eg_main_108607.asp
[4] Disponible en https://2016.export.gov/industry/health/healthcareresourceguide/eg_main_108607.asp
[5] Christiansen, T.; y Vrangbæk, K. (2018). Hospital centralization and performance in Denmark—Ten years on. Health Policy, 122(4), pp. 321-328.
[6] Disponible en https://www.statista.com/statistics/557244/hospital-beds-in-denmark/
[7] Disponible en https://apps.who.int/gho/data/node.main.HWFGRP_0020?lang=en
[8] Disponible en https://apps.who.int/gho/data/node.main.HWFGRP_0040?lang=en






